Гастроскопия (ЭГДС)
Гастроскопия (полное название – эзофагогастродуоденоскопия, или ЭГДС) – это эндоскопическое исследование верхних отделов желудочно-кишечного тракта, к которым относятся пищевод, желудок, двенадцатиперстная кишка.
ЭГДС – наиболее информативный метод исследования для диагностики опухолей верхних отделов желудочно-кишечного тракта, позволяющий непосредственно визуализировать опухоль, определить её размеры, локализацию и макроскопический тип, оценить угрозу осложнений (кровотечение, перфорация), а также получить материал для морфологического исследования. Например, чувствительность и специфичность ЭГДС при РЖ превышает 90%.
В ходе ЭГДС можно получить ткань опухоли для проведения гистологического исследования. Для получения достаточного количества материала требуется выполнение 6-8 биопсий стандартными эндоскопическими щипцами. Эффективность метода возрастает при использовании современных технологий эндоскопической визуализации (увеличительной эндоскопии, NBI, хромоэндоскопии, флуоресцентной диагностики).
Эндоскопическое УЗИ (эндосонография), выполняемое до начала лечения, позволяет с высокой достоверностью определить глубину инвазии опухоли (T-стадия) и наличие патологически измененных или увеличенных вовлеченных лимфоузлов (N-стадия), также прорастание опухоли в соседние структуры. Данный метод имеет особое значение при раннем раке желудка, когда точное определение глубины инвазии и распространенности процесса позволяет планировать органосохранное лечение (эндоскопическая резекция).
Существуют ли противопоказания к ЭГДС?
Противопоказания могут быть абсолютными и относительными.
Абсолютные противопоказания:
- перенесённый недавно инсульт (геморрагического/ишемического типа);
- острый инфаркт миокарда;
- значимое искривление позвоночника;
- болезни, связанные со свёртывающей способностью крови;
- патология средостения, вызвавшая смещение пищевода;
- астма (острая стадия);
- значимое увеличение щитовидной железы;
- стеноз (сужение) пищевода;
- отказ пациента от проведения ФГДС.
Относительные противопоказания:
- воспаления гортани, глотки;
- гипертония (III стадия);
- увеличенные лимфоузлы в области шеи;
- стенокардия II класса;
- некоторые психические отклонения (связанные с трудностями поведенческого самоконтроля).
При состояниях, угрожающих здоровью/жизни больного, врач самостоятельно определяет, можно ли делать гастроскопию, даже если присутствуют очевидные абсолютные противопоказания. В таких случаях процедура выполняется исключительно в условиях стационара.
Как подготовиться к ЭГДС?
Гастроскопию следует проводить натощак. Наличие пищи в желудке затруднит проведение исследования и не даст возможность поставить точный диагноз. Последний приём пищи должен быть за 8-10 часов до гастроскопии. Если гастроскопия назначена на утро, последняя трапеза накануне вечером должна быть не очень плотной и не позднее 20.00. Утром перед гастроскопией есть и пить нельзя.
Если гастроскопия запланирована на вторую половину дня, то можно с утра выпить сладкий чай.
Курить за 2 – 3 часа до процедуры также крайне нежелательно – курение спровоцирует выработку желудочного сока и слизи, затрудняющих осмотр стенок желудка. Такой же эффект могут вызвать лекарственные препараты, от их приёма накануне обследования также нужно отказаться, предварительно проконсультировавшись с врачом.
Как проходит процедура?
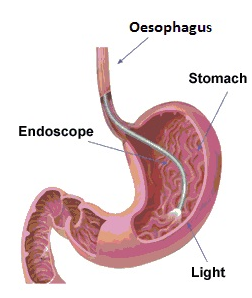
Гастроскопия проводится с помощью специального эндоскопического оборудования – гастроскопа. Гастроскоп представляет собой длинную тонкую и гибкую трубку, на конце которой располагается объектив.
Вводится гастроскоп через рот. Изображение, передаваемое с объектива гастроскопа, может быть значительно увеличено, и врач-эндоскопист, проводящий исследование, имеет возможность наблюдать на мониторе детализированную картину состояния слизистой пациента.
В последнее время все больше ЭГДС выполняются под внутривенной седацией. За рубежом (в Европе, Израиле, США, Японии) проведение гастроскопия во время медикаментозного сна является базовым вариантом процедуры, от которого отходят только в случае наличия противопоказаний.
Когда придет время процедуры, вас отведут в процедурный кабинет и помогут лечь на стол для осмотра. Вас подключат к оборудованию для слежения за вашим сердцебиением, дыханием и кровяным давлением. Кроме того, вы будете получать кислород через тонкую трубочку, которая располагается под носом. Для защиты зубов на них будет наложена капа.
Вы получите анестезию через капельницу и заснете. Когда вы заснете, врач введет эндоскоп через ваш рот по пищеводу в желудок и далее в тонкий кишечник. При необходимости врач проведет биопсию, а затем извлечет эндоскоп.
В случае осуществления процедуры под местной анестезией, гастроскопия длится 5-10 минут. Пациента просят зажать нагубник, через который вводится гастроскоп.
Что можно ожидать после гастроскопии?
Болезненные ощущения в желудке возникают вследствие воздуха, который закачивается в желудок с целью разглаживания слизистой. В большинстве случаев болевой синдром и чувство дискомфорта не нуждаются в специальном лечении, поскольку проходят самостоятельно по истечении пары дней.
Иногда возможно появление чувства сдавливания в полости горла, возникающее после введения внутрь эндоскопа. По окончании процедуры остаются болезненные ощущения в соответствующей области. Также возможно жалобы на повышенное вздутие живота, болевой синдром в желудке и частые отрыжки. Боли в горле возникают в процессе глотания и могут проявляться в виде чувства онемения, что сопровождается появлением хрипоты в голосе. Такое явление относится к наиболее частым последствиям гастроскопии, что может быть следствием механического повреждения при прохождении эндоскопа.
При возникновении боли в горле рекомендовано:
- с целью облегчения состояния употреблять рассасывающие леденцы;
- производить полоскания полости горла теплой водой с добавлением нескольких капель йода и щепотки соды;
- стараться меньше разговаривать;
- при устойчивости признаков боли и сухости перед едой принимать чайную ложку масла облепихи;
- употреблять в пищу мягкие и теплые блюда.
По окончании ЭГДС, если процедура выполнялась под внутривенной седацией, не рекомендуется осуществлять вождение транспортным средством, поскольку седативные препараты, вводимые в процессе исследования, способствуют заторможенности и вялости в течение некоторого времени. Если же использовалась местная анестезия, то противопоказания к вождению отсутствуют.
На протяжении часа после окончания процедуры следует также воздержаться от курения.
Исключить еду и питье до исчезновения чувства онемения в горле, а также появления глотательного рефлекса и чувствительности языка.
Какие могут быть осложнения после ЭГДС?
Серьезные осложнения и неприятные последствия после ЭГДС возникают достаточно редко, однако вероятность их развития существует. Осложнения после гастроскопии могут быть следующими:
- нарушения сердечного ритма в процессе обследования;
- воспаление легочной системы на фоне аспирации;
- ларинготрахеит, носящий травматический характер;
- травмирование стенок исследуемых органов;
- прободение желудка или пищевода, что встречается крайне редко;
- попадание эндоскопа в трахею;
- аллергическая реакция на анестезирующее лекарство.
Срочно свяжитесь с врачом, если:
- температура 38,0 °C или выше;
- боль в груди или одышка (затрудненное дыхание);
- сильная боль, твердость или отек брюшной полости (живота);
- рвота с кровью;
- слабость, обморочное состояние или и то, и другое.

