Асцит
Асцит – выход жидкости и накопление ее в брюшной полости, приводящее к увеличению живота в размере.
В здоровом организме в брюшной полости всегда находится немного жидкости, при этом она не скапливается, а всасывается лимфатическими капиллярами.
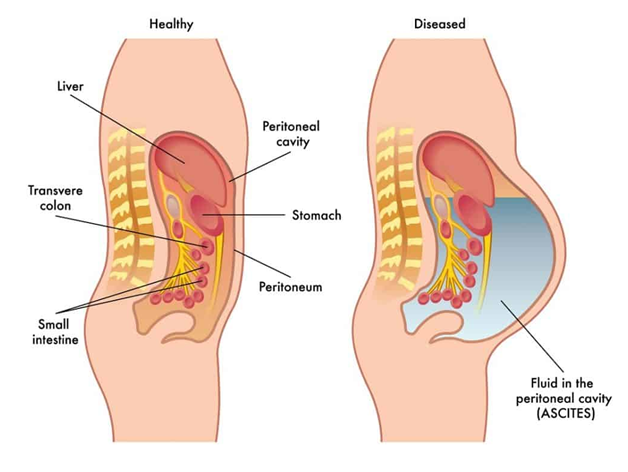
При различных заболеваниях увеличивается скорость образования жидкости и снижается скорость ее всасывания. При развитии асцита жидкости становится все больше, она начинает сдавливать жизненно важные органы. Это способствует усугублению развития основного заболевания и прогрессированию асцита.
Кроме этого, поскольку основная часть жидкости скапливается в брюшной полости, происходит значительное уменьшение объема циркулирующей крови. Это приводит к запуску механизмов, задерживающих в организме воду. У больного существенно замедляется скорость образования мочи и ее выделения, при этом количество асцитической жидкости увеличивается.
Накопление жидкости в полости живота обычно сопровождается повышением давления внутри брюшной полости, нарушением кровообращения и сердечной деятельности. В некоторых случаях возникают потеря белка и электролитные нарушения, вызывающие сердечную и дыхательную недостаточность, что значительно ухудшает прогноз основного заболевания.
Причины асцита
- болезни печени (70%);
- онкологические заболевания (10%);
- сердечная недостаточность (5%).
Кроме того, асцитом могут сопровождаться следующие заболевания: болезни почек; туберкулезное поражение брюшины; гинекологические заболевания; эндокринные нарушения; ревматизм, ревматоидный артрит; красная волчанка; сахарный диабет второго типа; уремия; болезни пищеварительной системы; перитониты неинфекционной этиологии; нарушение оттока лимфы из брюшной полости.
Наиболее частые онкологические причины асцита
- карциноматоз брюшины;
- рак печени;
- опухоль яичников (синдром Мейгса);
- мезотелиома брюшины;
- поражение большого сальника;
- рак тела матки;
- злокачественные опухоли кишечника.
Почему появляется асцит при раке?
- Портальная гипертензия (повышение давления в портальной вене), возникающая при закупорке печёночных протоков, сдавлении воротной вены. Причина – рак печени.
- Метастазы по брюшине увеличивают проницаемость кровеносных и вызывают закупорку лимфатических сосудов, которые в норме способны вывести жидкости в 20 раз больше, чем выработалось.
- Нарушение лимфотока. Проявляется при метастатическом поражении лимфатических узлов.
- Нарушение водно-солевого обмена. Возникает при онкологических заболеваниях желудочно-кишечного тракта, почек.
- Гипопротеинемия (снижение уровня белка крови). Скопление жидкости в брюшной полости может возникать при потерях белка из-за нарушения всасывания белков в кишечнике, выведения его с мочой (при опухолях почек).Также белок не усваивается при нарушении функции щитовидной железы. В результате жидкость из сосудов начинает пропотевать в брюшную полость.
- Так же встречается и хилезный асцит, в большинстве случаев возникает при лимфоме брюшной полости.
Симптомы
- Увеличение размера живота. В положении стоя у пациента он может свисать в форме фартука, а в положении лежа образовывать так называемый лягушачий живот.
- Возможно выпячивание пупка и появление растяжек на коже.
- При портальной гипертензии, вызванной повышением давления в воротной вене печени, на передней брюшной стенке появляется венозный рисунок - «голова Медузы» из-за отдаленного сходства с мифологической Медузой Горгоной (при печеночном асците).
- Боли и чувство распирания живота.
- Трудности при наклонах туловища.
- Отеки ног, рук, лица, цианоз кожных покровов.
- Одышка, тахикардия.
- Возможно появление запоров, тошнота, отрыжка и потеря аппетита.
Стадии асцита
| СТАДИЯ АСЦИТА | КОЛИЧЕСТВО ЖИДКОСТИ | ПРОЯВЛЕНИЯ |
| Транзиторный асцит | не более 400 мл жидкости | Выявить заболевание можно только при помощи специальных исследований. Функции органов не нарушены. Снятие симптомов асцита возможно с помощью терапии основного заболевания. |
| Умеренный асцит | до 4 л жидкости | Увеличение живота у пациента. В положении стоя можно заметить выпирание нижней части брюшной стенки. В положении лежа больной нередко жалуется на одышку. Наличие жидкости определяется с помощью перкуссии (простукивания) или симптома флюктуации (колебания противоположной стенки живота при простукивании). |
| Напряженный асцит | От 4 л до 10–15 л | Давление в брюшной полости повышается и нарушает нормальную работу жизненно важных органов. Состояние пациента при этом тяжелое, его необходимо срочно госпитализировать. |
Диагностика
При лабораторных и инструментальных исследованиях врач подтверждает диагноз и устанавливает причину, вызвавшую асцит. Для этого проводятся УЗИ, МРТ, диагностический лапароцентез и лабораторные исследования.
- С помощью УЗИ выявляют наличие свободной жидкости в брюшной полости и ее объем, увеличение печени и селезенки, расширение полой и воротной вены, нарушение структуры почек, наличие опухолей и метастазов.
- МРТ позволяет послойно изучить ту или иную ткань, выявить даже незначительное количество асцитической жидкости и диагностировать основное заболевание, вызвавшее асцит.
- Пункция (лапароцентез) – выполняется, как с диагностической целью (определить природу асцита), так и с лечебной (эвакуировать жидкость).
- Исследование асцитической жидкости является основным диагностическим тестом для определения патофизиологии накопления жидкости в брюшной полости, включая диагностику причин и наличие воспаления. Накопление жтдкости при воспалении называется экссудатом , а жидкость невоспалительной природы – транссудатом.
Консервативное лечение
Основной задачей лечения является выведение асцитической жидкости и поддержание состояние пациента на определенном уровне.
Лечение асцита у онкобольных – симптоматическое. С помощью консервативного метода или хирургического вмешательства удаётся уменьшить количество скопившейся жидкости в брюшной полости, но со временем асцит рецидивирует.
Принципы лечения
- подбор адекватного симптоматического лечения;
- предотвращение повторного возникновения асцита;
- контроль количества вводимой жидкости и диуреза;
- соблюдение диеты;
- лечение основного заболевания.
В зависимости от степени тяжести асцита применяют консервативный метод или хирургический.
Диета при асците:
- Минимум соли. Ее избыточное потребление приводит к развитию отеков, а следовательно, асцита. Пациентам рекомендуется максимально ограничить прием соленой пищи.
- Минимум жидкости. При умеренном или напряженном асците нормой должно быть не более 500–1000 мл жидкости в чистом виде в сутки.
- Минимум жиров. Потребление пищи с большим количеством жиров может привести к развитию панкреатита.
- Достаточное количество белков. Именно белковая недостаточность может привести к возникновению отеков.
| РЕКОМЕНДОВАНО | НЕ РЕКОМЕНДОВАНО |
| нежирные сорта мяса и рыбы, обезжиренный творог и кефир, фрукты, овощи, зелень, пшеничную крупу, компоты, кисели. Готовить лучше на пару или запекая в духовке. | жирное мясо и рыба, жареные блюда, копчености, соль, алкоголь, чай, кофе, специи, а также соленья; рыбные и мясные консервы; ветчина; морепродукты (устрицы, мидии); копчёная сельдь; майонез; соусы; продукты, содержащие пекарский порошок и питьевую соду; крупы (кроме манной, рисовой); конфеты; молочный шоколад; мороженое; сыры. |
Диуретики (мочегонные препараты) назначают, если диета не особенно помогает. С помощью этих препаратов выводится лишняя жидкость из организма. При онкологических заболеваниях целесообразней назначать калийсберегающие диуретики. Другие мочегонные препараты вместе с излишками воды выводят необходимый калий.
Хирургическое лечение
При асците пункцию и катетеризацию брюшной полостью назначают:
- для диагностики;
- уменьшения симптомов асцита.
При онкологических заболеваниях асцитическую жидкость обязательно направляют на исследование.
Для отведения жидкости из брюшной полости прибегают к таким манипуляциям:
- Прокол (пункция) передней брюшной стенки. Проводят процедуру под местной анестезией. Полученную жидкость отправляют на исследование.
- Лапароцентез (выведение жидкости с помощью трубки, вставленной в брюшную полость через прокол в передней стенке живота). Применяют для получения содержимого брюшной полости (для исследования), удаления асцитической жидкости (при напряжённом асците).
Нежелательно удалять большое количество жидкости сразу, так как это вызовет нарушение водно-солевого обмена, гипопротеинемию.
Проводят процедуру под местным обезболиванием с предварительным опустошением мочевого пузыря. Пациент принимает полусидячее или лежачее положение. Прокол производится по средней линии живота между пупком и лобковой костью.
Скальпелем выполняется разрез кожи, через который в брюшную полость вводится специальный инструмент – торакар. Через него выводится жидкость в нужном объеме. После процедуры рану ушивают. Лапароцентез при асците можно выполнять только в условиях стационара, поскольку необходимо соблюдение норм антисептики и владение методикой проведения операции. Чтобы упростить процедуру для тех больных, которым лапароцентез требуется периодически, его проводят через постоянный перитонеальный порт.
Асцит у онкологических больных может быть вызван не только опухолевым процессом. Поэтому наблюдения только у онколога недостаточно. Отёчный синдром может оказаться следствием и других заболеваний, которые могут возникнуть на фоне развития злокачественных опухолей или независимо от них. Причиной асцита может быть сердечная недостаточность, нефротический синдром, нарушение работы печени. Поэтому при скоплении жидкости в брюшной полости помимо онколога необходимы консультации кардиолога, уролога, нефролога, гастроэнтеролога, гепатолога.
Осложнения асцита
- бактериальный перитонит – присоединение инфекции вызывает острое воспаление брюшины;
- кишечная непроходимость;
- появление грыж в области белой линии живота, пупка, в паху с возможным защемлением;
- сердечная декомпенсация;
- накопление жидкости между плевральными листками – гидроторакс с острой дыхательной недостаточностью;
- развитие гепаторенального синдрома;
- геморроидальные кровотечения;
- выпадение нижнего отдела прямой кишки.
https://www.cancer.net/coping-with-cancer/physical-emotional-and-social-effects-cancer/managing-physical-side-effects/fluid-abdomen-or-ascites
https://www.cancer.ca/en/cancer-information/diagnosis-and-treatment/managing-side-effects/ascites/?region=on

